UNHAS
DOENÇAS E TRATAMENTOS
Confira nossos antes e depois de tratamento de micose de unha

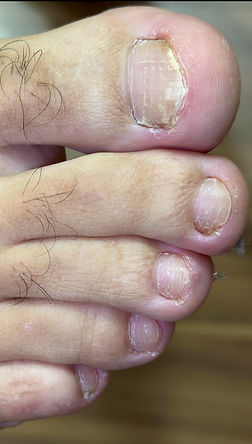






Os resultados podem variar de paciente para paciente, dependendo de fatores como idade, tipo de pele/unha, condições de saúde e adesão às recomendações. Estas imagens têm finalidade educativa
MICOSE DE UNHA
O que é uma micose de unha?
A micose de unha, conhecida clinicamente como onicomicose, é uma infecção fúngica que afeta as unhas. Esta condição causa alterações na cor, textura e espessura das unhas, tornando-as mais frágeis e quebradas. A onicomicose é uma das infecções ungueais mais comuns em consultórios dermatológicos, afetando pessoas de todas as idades.
A infecção começa geralmente nas unhas dos pés, particularmente no dedão, podendo afetar uma ou mais unhas. Eventualmente, se não tratada adequadamente, pode se espalhar para outras áreas do corpo ou para pessoas em contato próximo com o paciente.
Sintomas da Micose de Unha
Os sintomas da onicomicose variam conforme o tipo de fungo e estágio da infecção. Você pode observar:
Alterações na aparência da unha:
• Descoloração (a unha fica branca, amarela, marrom ou cinzenta)
• Espessamento anormal da placa ungueal
• Mudança na forma e textura
• Descamação ou aspecto de detritos sob a unha
• Fragilidade aumentada, com quebra fácil
Sintomas associados:
• Desconforto ou dor ao caminhar (em casos avançados)
• Odor fétido (em infecções mais severas)
• Inflamação da pele ao redor da unha
• Coceira ou sensação de queimação
Os sintomas progridem lentamente ao longo de meses ou até anos se não tratados, tornando importante buscar avaliação dermatológica assim que os primeiros sinais aparecerem.
O Fungo Só Afeta as Unhas?
Não. Embora a onicomicose seja principalmente uma infecção das unhas, frequentemente está associada a outras condições fúngicas:
Pé de atleta (Tinea pedis): Infecção fúngica da pele dos pés que coexiste com onicomicose em muitos casos. O fungo pode estar presente tanto na pele quanto nas unhas simultaneamente.
Outras áreas afetadas: Mãos, unhas das mãos, espaços interdigitais (entre os dedos) e solas dos pés podem ser afetadas pelo mesmo fungo ou por fungos diferentes.
Transmissão: A infecção pode se disseminar para outras pessoas através de:
• Contato direto com unhas infectadas
• Compartilhamento de objetos pessoais (cortadores, lixas, esmalte)
• Pisos úmidos (piscinas, saunas, banheiros compartilhados)
• Roupas de cama ou toalhas contaminadas
Por isso, é importante investigar outras áreas do corpo quando diagnosticada onicomicose.
Quem Está em Maior Risco?
Determinados fatores aumentam a probabilidade de desenvolver micose de unha:
• Diabetes mellitus (restrições circulatórias e imunológicas)
• Idade avançada (unhas crescem mais lentamente)
• Comprometimento do sistema imunológico (HIV, medicamentos imunossupressores)
• Histórico familiar de onicomicose
• Ambiente úmido e quente (clima tropical, pés fechados em calçados)
• Lesões nas unhas (traumatismo, microfissuras)
• Hábito de roer unhas
• Frequência a ambientes públicos molhados
Pacientes com diabetes têm risco particularmente elevado, pois a infecção pode evoluir para complicações mais sérias, incluindo infecções secundárias bacterianas.
Por Que a Onicomicose é Perigosa?
Em geral, onicomicose em pessoas saudáveis não representa risco de vida. No entanto, em grupos específicos, pode ser séria:
Pacientes diabéticos: A onicomicose pode servir como porta de entrada para infecções bacterianas mais graves. A circulação periférica comprometida em diabéticos dificulta a cicatrização, aumentando o risco de complicações.
Pacientes imunocomprometidos: Indivíduos com HIV/AIDS, em quimioterapia ou pós-transplante têm risco aumentado de infecções disseminadas.
Infecções secundárias: Descamação da unha pode permitir entrada de bactérias, causando celulite ou abscesso.
Impacto na qualidade de vida: Dor ao caminhar, desconforto e isolamento social são impactos importantes mesmo em casos sem risco médico direto.
Por estas razões, recomenda-se tratamento mais agressivo em pacientes diabéticos e aqueles com comprometimento imunológico.
Tratamentos Disponíveis
O tratamento da onicomicose varia conforme a extensão da infecção, tipo específico de fungo e saúde geral do paciente.
Avaliação Inicial Essencial
Antes de iniciar qualquer tratamento, é importante que um dermatologista realize:
• Exame clínico das unhas
• Dermatoscopia para confirmação diagnóstica
• Cultura fúngica para identificar o agente causador específico
• Avaliação de outras áreas potencialmente afetadas
Esta avaliação permite definir o protocolo terapêutico mais adequado.
Medicamentos Orais (Antifúngicos Sistêmicos)
Quando indicado: Infecções extensas, múltiplas unhas afetadas, ou quando medicação tópica falhou.
Considerações importantes:
• Duração: 6 a 12 meses de tratamento contínuo
• Monitoramento necessário: Exames de sangue mensais para avaliar função hepática
Medicamentos Tópicos (Antifúngicos Locais)
Quando indicado: Infecções leves a moderadas, únicas ou poucas unhas afetadas.
Opções disponíveis:
• Esmaltes antifúngicos
• Soluções e cremes com ácido undecilênico ou ciclopirox
• Óleos essenciais com ação antifúngica
Procedimentos Mecânicos
Desbridamento ou desbastamento (limpeza mecânica da unha)
O desbridamento remove a placa ungueal espessada, detritos fúngicos e tecido morto. Frequentemente é realizado como:
• Procedimento preparatório antes de laser ou medicação
• Tratamento complementar durante terapia antifúngica
Benefícios:
• Remove carga fúngica superficial
• Melhora penetração de medicações tópicas
• Permite melhor visualização da infecção
Limitações:
• Não elimina o fungo completamente
• Deve ser combinado com outro tratamento
• Risco de propagação se instrumental não for estéril
Tratamento a Laser (Terapia coadjuvante)
Importante: O laser funciona como terapia complementar, não como tratamento único na maioria dos casos.
Como funciona:
• Utiliza energia luminosa de comprimento de onda específico (Nd:YAG 1064nm)
• Aquece o fungo a temperatura que inibe seu crescimento
• Não causa dano significativo ao tecido saudável
Quando indicado:
• Complemento a medicação tópica ou oral
• Pacientes com contraindicação a antifúngicos orais (diabetes, doença hepática/renal)
• Infecções resistentes ou recorrentes
• Casos com múltiplas unhas afetadas
Protocolo típico:
• 3 a 6 sessões
• Intervalos de 2-4 semanas
• 15-30 minutos por sessão
• Sem anestesia necessária
• Retorno imediato às atividades
Efeitos colaterais:
• Mínimos e transitórios
• Vermelhidão local (24-48h)
• Inchaço discreto
• Sem efeitos sistêmicos
Prevenção de Recorrência
Mesmo após tratamento bem-sucedido, medidas preventivas são recomendadas:
Higiene e limpeza:
• Lavar e secar bem os pés após atividades aquáticas
• Cortar unhas de forma reta, curta e regular
• Desinfectar cortadores e lixas frequentemente (álcool 70%)
• Manter unhas limpas e secas
Ambientes públicos:
• Usar chinelo em piscina, sauna, academia, chuveiro compartilhado
• Evitar pisos descalços em áreas molhadas
Roupas e calçados:
• Usar meias que absorvem umidade
• Usar calçados ventilados quando possível
• Lavar roupas de cama e toalhas regularmente
Monitoramento:
• Examinar unhas periodicamente
• Se sinais retornam, buscar avaliação rapidamente
• Diagnóstico precoce = tratamento mais simples
Pacientes de risco (diabéticos, imunossuprimidos):
• Considerar loção antifúngica preventiva 2-3x por semana na unha
• Consultas dermatológicas periódicas
Próximos Passos
Se você apresenta sinais de onicomicose, recomenda-se:
1. Agendar consulta dermatológica para avaliação e diagnóstico confirmatório
2. Trazer unhas limpas (sem esmalte) para melhor visualização
3. Descrever sintomas e tempo de evolução
4. Mencionar comorbidades (diabetes, problemas hepáticos/renais, medicamentos)
5. Discutir preferências de tratamento conforme sua situação
Agende sua consulta com o Dr. Miguel Ceccarelli, dermatologista especialista em doenças das unhas (onicologia).
Atendimento em São Paulo, Rio de Janeiro e também online.
WhatsApp: (21) 99218-9718.

